Ung thư dạ dày có di truyền không? Cần làm gì để phòng ngừa?
Tác giả: Nguyễn Hương Ngày đăng: Tháng 1 22, 2025
Mục Lục Bài Viết
Yếu tố nguy cơ của ung thư dạ dày
Hiện tại vẫn chưa thể xác định rõ nguyên nhân trực tiếp gây ra ung thư dạ dày. Yếu tố nguy cơ chính liên quan trực tiếp đến ung thư dạ dày là vi khuẩn Helicobacter pylori và thói quen ăn uống. Tuy nhiên, vẫn có rất nhiều yếu tố có liên quan hoặc ảnh hưởng đến tỷ lệ mắc ung thư dạ dày của một người.
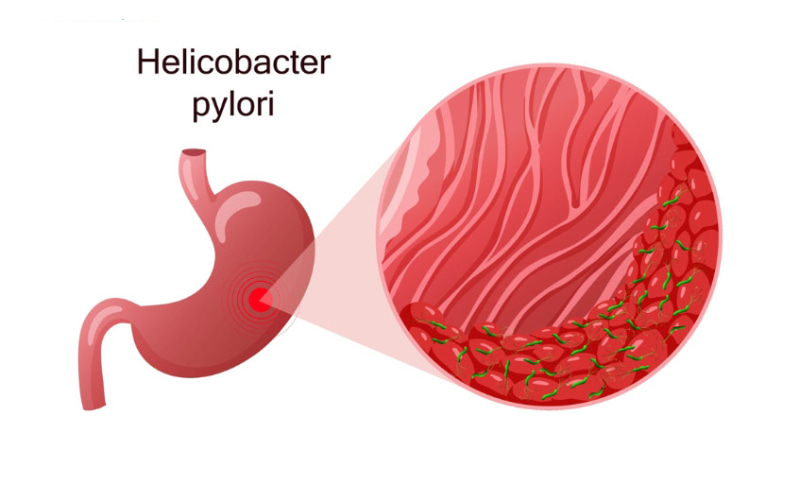
- Các tổn thương tiền ung thư dạ dày: Viêm dạ dày nếu không được điều trị kịp thời có thể dẫn đến viêm teo niêm mạc dạ dày mạn tính. Tiếp đó, các tế bào có thể biến đổi thành dị sản, rồi rối loạn sản từ nhẹ đến nặng. Nếu tình trạng loạn sản kéo dài, có thể gây ra ung thư dạ dày.
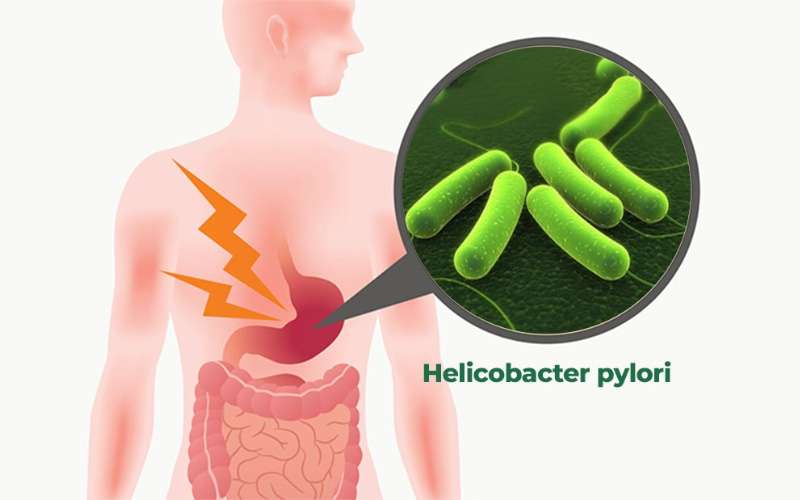
- Vi khuẩn HP (Helicobacter pylori): Viêm dạ dày nếu không được điều trị kịp thời có thể dẫn đến viêm teo niêm mạc dạ dày mạn tính. Tiếp đó, các tế bào có thể biến đổi thành dị sản, rồi rối loạn sản từ nhẹ đến nặng. Nếu tình trạng loạn sản kéo dài, có thể gây ra ung thư dạ dày.
- Thói quen sinh hoạt: Thói quen ăn các loại thực phẩm chứa nitrat như đồ ăn ướp muối, thịt hun khói và thịt nướng có thể làm tăng nguy cơ mắc ung thư dạ dày.
- Béo phì: Người béo phì có nguy cơ mắc bệnh ung thư dạ dày cao hơn so với người có cân nặng bình thường.
- Yếu tố gia đình: Người có người thân ruột thịt (bố, mẹ, anh chị em) mắc ung thư dạ dày có nguy cơ mắc bệnh này cao hơn so với những người không có tiền sử gia đình mắc bệnh.
Bệnh ung thư dạ dày có di truyền không?
Tỷ lệ người trẻ mắc ung thư dạ dày ngày càng tăng đã khiến nhiều người lo lắng và đặt ra câu hỏi về việc liệu ung thư dạ dày có di truyền hay không, có di truyền từ mẹ sang con hay không, và liệu bệnh có lây lan hay không?
Ung thư dạ dày có thể di truyền, nhưng tỷ lệ này khá thấp. Một báo cáo của Nhật Bản thống kê trên hơn 100.000 người mắc ung thư trực tràng ở độ tuổi trung bình khoảng 67 tuổi. Trong khi đó, người mắc ung thư dạ dày do di truyền thường được phát hiện trước 40 tuổi, ở dưới ngưỡng đề xuất tầm soát ung thư dạ dày.
Mặc dù tỷ lệ ung thư dạ dày do di truyền thấp, những người có tiền sử gia đình mắc bệnh này vẫn thuộc nhóm nguy cơ cao. Vì vậy, việc chủ động tầm soát định kỳ từ khi còn trẻ là rất quan trọng để phát hiện và điều trị bệnh kịp thời.
Khoảng 10% các trường hợp ung thư dạ dày được xác định là có yếu tố gia đình. Các nghiên cứu đã chỉ ra rằng, có một số đột biến gen thường liên quan đến ung thư dạ dày và những đột biến này có thể di truyền cho các thế hệ sau:
- Gene APC: một gen ức chế khối u nằm trên nhánh dài nhiễm sắc thể số 5. Sự bất hoạt của gene này được cho là một yếu tố khởi đầu trong quá trình hình thành ung thư. Các nghiên cứu đã phát hiện sự mất mát thường xuyên dị hợp trên nhánh dài nhiễm sắc thể số 5 được phát hiện trong ung thư biểu mô dạ dày.
- Gen BMPR1A: Người mang đột biến gen BMPR type 1A có liên quan đến hội chứng Polposis vị thành niên (JPS), và hội chứng này làm tăng nguy cơ mắc nhiều loại ung thư, trong đó có ung thư dạ dày.
- Đột biến gen CDH1: Đột biến CDH1 là một trong những đột biến dòng mầm phổ biến nhất liên quan đến ung thư dạ dày. Người mang đột biến này có nguy cơ phát triển ung thư dạ dày trong suốt cuộc đời lên đến 70-80%.
- Đột biến gen BRCA1, BRCA2: Những người mang đột biến gen BRCA1 hoặc BRCA2 không chỉ có nguy cơ mắc ung thư vú cao hơn mà còn có nguy cơ phát triển ung thư dạ dày.
- Đột biến gen EPCAM: Gen EPCAM mã hóa kháng nguyên liên quan đến ung thư biểu mô.
- Một số đột biến ở các gen khác như: MLH1, MSH2, MSH6, PMS2, SMAD4, và STK11 cũng được xác định là có liên quan đến nguy cơ mắc ung thư dạ dày.
Ngoài các yếu tố di truyền đã đề cập, một số hội chứng di truyền cũng đã được xác định là có liên quan đến nguy cơ mắc ung thư dạ dày. Các hội chứng này có thể kể đến như:
- Hội chứng Lynch: Hội chứng Lynch, thường được biết đến với việc tăng nguy cơ ung thư đại trực tràng, cũng liên quan đến việc tăng nguy cơ ung thư dạ dày và nhiều loại ung thư khác ở người trẻ. Nguyên nhân của hội chứng này thường là do các đột biến gen như MLH3, MSH6, TGFBR2, PMS1 và PMS2.
- Hội chứng FAP: Khiếm khuyết ở gen APC là nguyên nhân gây ra hội chứng đa polyp tuyến có tính gia đình (hội chứng FAP), một tình trạng đặc trưng bởi sự xuất hiện của nhiều polyp tuyến ở đại tràng. Hội chứng FAP cũng được biết đến với việc làm tăng nhẹ nguy cơ ung thư dạ dày.
- Hội chứng Peutz – Jeghers: Đột biến ở gen STK11 là nguyên nhân gây ra hội chứng Peutz-Jeghers, một tình trạng đặc trưng bởi sự xuất hiện của nhiều polyp và u lành tính ở đường tiêu hóa, đồng thời làm tăng nguy cơ mắc ung thư dạ dày ở những người mắc hội chứng này.
- Hội chứng Li – Fraumeni: Đột biến gen TP53 có thể dẫn đến hội chứng Li-Fraumeni, hội chứng làm tăng nguy cơ mắc bệnh ung thư dạ dày ở những người còn trẻ.
Tầm soát ung thư dạ dày
Để phát hiện sớm và điều trị kịp thời ung thư dạ dày, những đối tượng sau đây được khuyến nghị nên thực hiện tầm soát định kỳ.
- Người trên 50 tuổi nên tầm soát ung thư dạ dày sớm;
- Người có người thân (bố, mẹ, anh, chị, em ruột) mắc ung thư dạ dày hoặc ung thư đường tiêu hóa khác cần tầm soát sớm;
- Người bị viêm loét dạ dày – tá tràng mạn tính, hoặc nhiễm vi khuẩn HP;
- Người có thói quen ăn nhiều thực phẩm ướp muối, thực phẩm bảo quản kém chất lượng, đồ nướng;
- Người hút thuốc lá nhiều, uống nhiều rượu bia hoặc có các triệu chứng đường tiêu hóa (đau bụng, ợ hơi, ợ chua kéo dài, đi cầu phân đen…).
Nếu bạn có bất kỳ yếu tố nguy cơ nào đã được đề cập trước đó, bạn nên đến gặp bác sĩ để được tư vấn về việc tầm soát ung thư dạ dày. Bác sĩ sẽ giúp bạn đánh giá mức độ cần thiết của việc tầm soát và đưa ra lời khuyên về phương pháp tầm soát phù hợp nhất.
Để phát hiện sớm ung thư dạ dày, có thể sử dụng các phương pháp chẩn đoán sau:
- Nội soi dạ dày: Nội soi dạ dày được xem là phương pháp phổ biến và hiệu quả nhất để xác định ung thư dạ dày. Để tăng độ chính xác, nội soi thường được kết hợp với sinh thiết hoặc xét nghiệm máu.
- Sinh thiết: Sinh thiết là quá trình bác sĩ lấy mẫu bệnh phẩm từ vùng tổn thương nghi ngờ trong dạ dày khi thực hiện nội soi. Mẫu này sẽ được xét nghiệm để xác định chính xác nhất xem tổn thương đó là lành tính hay ác tính.
- Chụp X- quang có cản quang: Chụp X-quang có cản quang là phương pháp trong đó người bệnh sẽ được uống thuốc cản quang (barium) trước khi chụp. Thuốc này sẽ giúp làm nổi bật những tổn thương bên trong dạ dày trên ảnh chụp. Tuy nhiên, phương pháp này không được sử dụng phổ biến trong việc tầm soát ung thư dạ dày tại Việt Nam.
![]() Khuyến cáo y khoa: Các bài viết của Phòng khám Đa khoa Phương Nam chỉ có tính chất tham khảo, không thay thế cho việc chẩn đoán hoặc điều trị y khoa.
Khuyến cáo y khoa: Các bài viết của Phòng khám Đa khoa Phương Nam chỉ có tính chất tham khảo, không thay thế cho việc chẩn đoán hoặc điều trị y khoa.